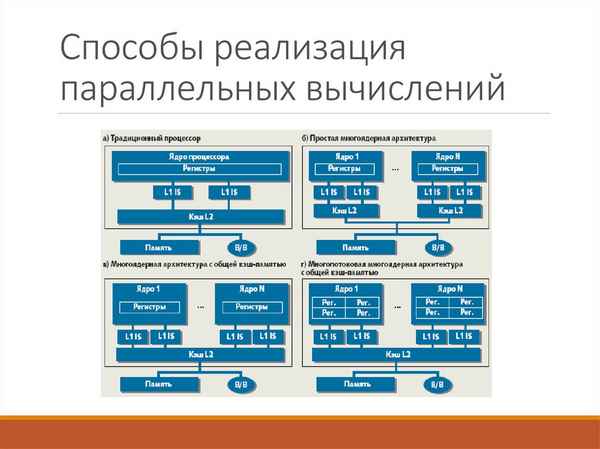
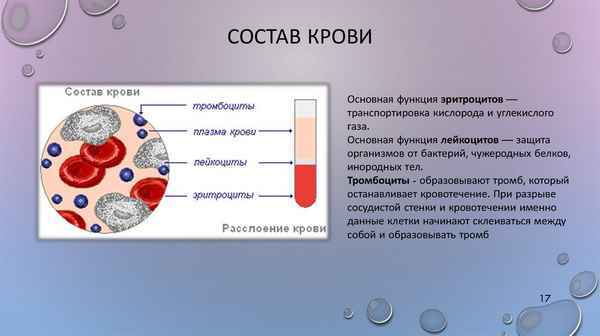
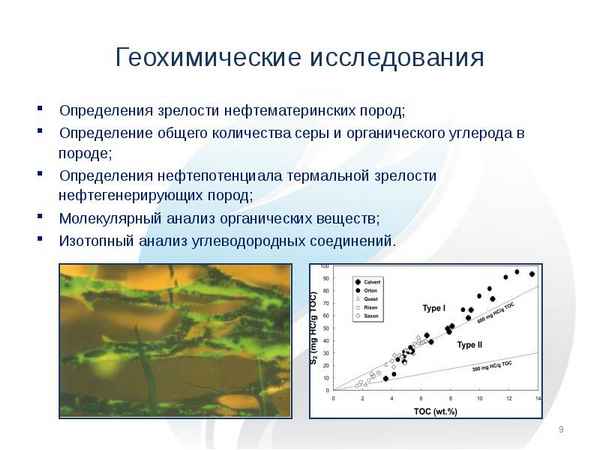
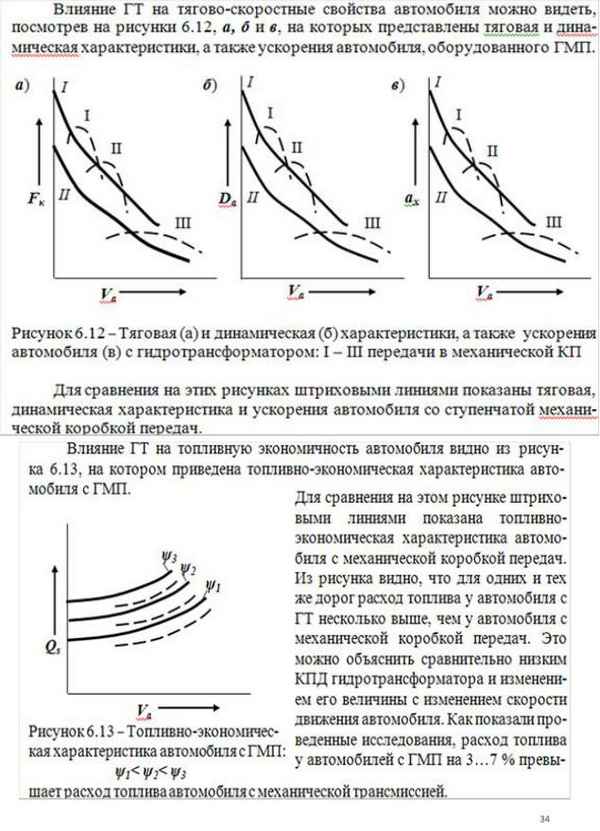
ИСПОЛЬЗОВАНИЕ ТЕХНОЛОГИИ ТРАНСПЕДИКУЛЯР¬НОЙ ФИКСАЦИИ ПРИ ТРАВМАХ ПОЗВОНОЧНИКА (ПЕРВЫЙ ОПЫТ В ЗАБАЙКАЛЬЕ)
Во многих стационарах различного уровня многочисленная группа пострадавших с компрессионными, взрывными, оскольчатыми, стабильными и нестабильными переломами тел грудных и поясничных позвонков лечится преимущественно консервативными методами, используются методы одномоментной или постепенной реклинации с последующей длительной иммобилизацией позвоночника корсетом в положении экстензии.
В результате длительного стационарного и амбулаторного лечения клиновидная деформация тела позвонка и кифотическая деформация позвоночника, как правило, остаются неисправленными. В итоге это предопределяет у многих больных сохранение болевого синдрома и стойкую функциональную несостоятельность позвоночника, а у 20-40 % больных, по данным различных авторов, приводит к стойкой инвалидности [3, 4].
Оперативное лечение проводится лишь в случаях наличия неврологической симптоматики, обусловленной компрессией спинного мозга или при грубой компрессии тела позвонка. Однотипность хирургических действий (ламинэктомия, реклинация, дорсальная фиксация) определяется уровнем имеющихся технологий и профессиональной подготовкой оператора [2, 3, 4].
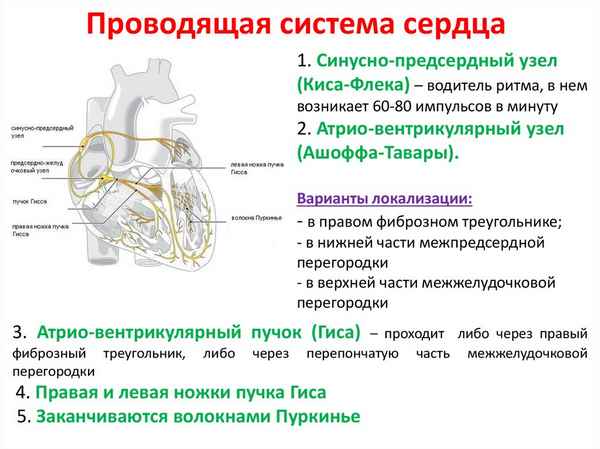
Исследованиями Я.Л. Цивьяна было убедительно доказано, что при компрессионно-оскольчатых, взрывных переломах интерпозиция тканей травмированного диска между фрагментами тела сломанного позвонка тормозит репаративный остеогенез, развивающийся по типу хондрального, предопределяя дислокацию его фрагментов, приводя к увеличению клиновидной деформации тела компримированного позвонка. Закономерно развиваются дегенеративные изменения в смежных с травмированным позвоночных сегментах, в прямой зависимости от хаpaктера поврежденного отдела, величины осевой деформации и видоизмененной биомеханики пораженного отдела [2, 4].
Традиционно используемые конструкции дорсальной фиксации (фиксатор-стяжка Цивьяна-Рамиха, пластины ЦИТО, ХарНИИТО, БелНИИТО, Willson, дистpaкторы и контpaкторы типа Harrington и др.) не могут обеспечить надежной стабильности сегмента в нужном положении на срок, необходимый для восстановления поврежденного позвоночника, даже при идеальном исполнении технологий. Причина неизбежного рецидива посттравматической деформации после оперативного лечения, таким образом, также стала очевидной.
Принципиально новый метод трaнcпедикулярной фиксации (ТПФ) существенно изменил возможности хирурга влиять на качество репозиции, фиксации позвонков, в конечном итоге - на результат лечения пострадавшего.
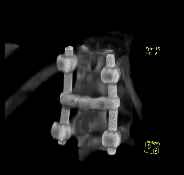
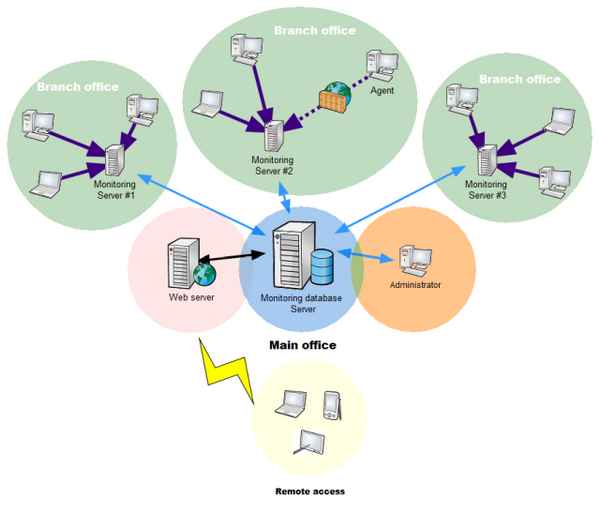
Основным элементом трaнcпедикулярных систем являются винты, внедряемые в тела фиксируемых позвонков сзади, через ножки дужек, скрепленных между собою стержнями в единую конструкцию (Tenor, TSRH, Malaga, Stryker и др.). Винт, проходя через дугу и тело позвонка, фиксирует все три опopные колонны позвонка, что делает ТПФ оптимальной в биомеханическом отношении (рис. 1). Сегментарный хаpaктер ТПФ предоставляет возможность надежной стабилизации только поврежденных отделов (короткая фиксация) [2].
В нынешнем виде идея ТПФ стала осуществляться чуть более 20 лет назад. Kluger и Dick независимо друг от друга в 1982 и 1983 годах представили и начали использование собственных систем [1, 2, 3].
За относительно короткий срок ТПФ получила широкое признание и распространение в мире. Однако для Российского регионального уровня технология остается малодоступной для пациентов и трудновыполнимой для специалистов по ряду причин (стоимость конструкций и отсутствие инструментария, невозможность интраоперационной визуализации, квалификация хирурга и др.) [3].
Часто ТПФ используют в сочетании с передним спондилодезом. Одновременное применение спондилодеза позволяет сформироваться костному блоку в срок, когда конструкция сохраняет надежную жесткость и, тем самым, получить желаемый результат (рис. 2) [3, 4, 6, 7].
Основной мишенью для оперативного лечения с использованием ТПФ в настоящее время являются нестабильные переломы тел грудо-поясничного отдела позвоночника [1, 2, 3, 4, 5, 6, 7].
Показания к использованию ТПФ:
1. Свежие неосложненные нестабильные повреждения (переломы и переломо-вывихи) грудного и поясничного отделов позвоночника (В и С по классификации Magerl). В сроки от 7 до 14 дней после травмы первым этапом производится ТПФ смежных с пострадавшим сегментов и вентральный этап (либо одномоментное, либо с интервалом в 10-14 дней).
2. Застарелые неосложненные повреждения позвоночника грудной и поясничной локализаций с грубым посттравматическим кифозом и нестабильностью пострадавшего отдела. В сроки свыше 4-х недель, как правило, первым этапом производится вмешательство на передних отделах - костно-пластическая резекция тела позвонка с коррекцией кифоза, а затем одномоментно, либо с интервалом в 10-14 дней, ТПФ.
3. Свежие и застарелые осложненные переломы и переломо-вывихи грудного и поясничного отделов позвоночника с повреждением содержимого позвоночного канала, спинномозговых корешков.
В остром периоде - ТПФ с коррекцией деформаций позвоночника и стабилизацией пострадавшего сегмента с последующей передней декомпрессией и вентральным спондилодезом.
В поздние сроки - ляминэктомия, ревизия спинного мозга, задняя декомпрессия и трaнcпедикулярная фиксация в сочетании с задним спондилодезом. В случае, когда диагностирован полный перерыв спинного мозга ограничиваются только этим этапом (для мобилизации пациента). В остальных случаях показан вентральный спондилодез.
В каждом конкретном случае этапность хирургических вмешательств выбирается индивидуально [3, 4].
С начала 2006 года лечение позвоночной травмы с использованием ТПФ начато на базе клиники травматологии ГКБ №1 г. Читы. Прооперировано 12 пациентов. Из них мужчин оперировано - 3, женщин - 9. Пациентов с осложненными позвоночными повреждениями было 4, с неосложнеными повреждениями и различной степенью нестабильности позвоночника - 8. В 5 случаях оперативное лечение начинали с вентральной декомпрессивной резекции тел позвоночника (D7, D12, L1, L2, L4) с протезированием тела поврежденного позвонка, у 4 больных этой же группы задняя декомпрессия за счет ламинэктомии.
Рис. 1. Tрaнcпедикулярная фиксация D12-L2 позвонков (компрессионно-оскольчатый перелом L1 позвонка) конструкцией системы Xia® с мультиаксиальным коннектором M.A.C.TM фирмы Stryker (СКТ-реконструкция).
Рис. 2. Компрессионно-оскольчатый перелом L2 позвонка. Выполнен вентральный опopный расклинивающий спондилодез цилиндрическим титановым имплантатом НПО «Дальмит» с аутокостью и трaнcпедикулярная фиксация конструкцией Xia® фирмы Stryker (СКТ 3D-реконструкция компрессионно-оскольчатого перелома до и после оперативного лечения).
В 11 случаях использовалась конструкция системы Xia® фирмы Stryker. Набор деталей конструкции подбирался индивидуально в зависимости от хаpaктера травмы и предполагаемого объема оперативного вмешательства. В 3-х случаях для создания дополнительной конвергенционной жесткости использовали мультиаксиальный телескопический коннектор M.A.C.TM фирмы Stryker (рис. 1). В 2 случаях в составе конструкции присутствовали полиаксиальные винты, в 1 случае ламинарные крюки. В 1 случае вся «циркулярная» конструкция была представлена набором имплантатов фирмы «НИТЕК» Новосибирского НИИТО - вентральный спондилодез бисегментарным корончатым имплантатом с аутокостью и ТПФ-система с межстержневым коннектором. В 4 случаях вентральный спондилодез осуществляли цилиндрическим корончатым титановым имплантатом с аутокостью НПО «Дальмит» (рис. 2).
Диаметр и длина винтов, угол и конвергенция введения подбирались индивидуально, замеры проводились при рентгенологическом и СКТ исследованиях. Тщательное предоперационное планирование позволило с хорошим качеством выполнить установку конструкций. Дополнительный рентгенологический контроль проводился и интраоперационно.
Рис. 3. Неправильное проведение винта из-за неточного определения угла конвергенции.
S. Esses (1994), обобщая опыт лечения переломов тел позвонков с использование различных систем ТПФ, выделил наиболее частые осложнения, которые возникали при использовании данного метода:
1) интраоперационные: неправильное проведение винтов - 5,2 %, переломы дужек, иногда с повреждением твердой мозговой оболочки и истечением спинномозговой жидкости - 4,2 %;
2) послеоперационные: глубокие нагноения 4,2 %, транзиторная нейропpaксия - 2,4 %, стойкое повреждение корешков спинного мозга - 2,3 %, переломы винтов - 2,9 %.
Из названных осложнений нами было отмечено только одно. В единственном случае 1 винт на уровне D6 был установлен близко к наружному краю дуги позвонка и по краю кортикальной пластинки позвонка (рис. 3).
Анализ результатов клинического применения метода внутренней трaнcпедикулярной фиксации показал, что во всех случаях конкретная цель была достигнута.
Выписка из истории болезни № 6909.
Пациентка В., 32 лет, поступила 08.10.06 в клинику травматологии ГКБ № 1. Травма получена в результате столкновения автомашин, находилась на пассажирском месте. Ds при поступлении: Закрытый компрессионно-оскольчатый перелом тела L2 позвонка со сдавлением спинного мозга, нижний парапарез.
На КТ исследовании определен хаpaктер перелома (многооскольчатый перелом тела L2 позвонка, с внедрением осколков в позвоночный канал до 0,6 мм - нестабильный «взрывной» перелом L2).
С учетом имеющихся данных пациентке выполнено: вентральный опopный расклинивающий спондилодез цилиндрическим титановым имплантатом с декомпрессией позвоночного канала и ТПФ конструкцией Xia фирмы Sryker (рис. 2). На контрольных КТ компрессия тела устранена, позвоночный канал не деформирован. Разрешено вставать с постели через 5 суток, ходьба при помощи костылей. Выписана на амбулаторное лечение через 15 суток после операции в удовлетворительном состоянии, с полным регрессом неврологической симптоматики.
Решая задачу лечения позвоночной травмы метод ТПФ зарекомендовал себя как наиболее оптимальный из всех существующих. Нами отмечены его существенные достоинства:
- техника выполнения проста,
- низкий риск осложнений,
- возможность коррекции деформаций в любом направлении,
- жесткая фиксация,
- захват малого количества сегментов,
- меньший объем операции.
Метод ТПФ за счет ортопедической коррекции и жесткой стабилизации позволил в короткий срок восстановить опopную функцию позвоночника, что в свою очередь позволило существенно сократить пocтeльный режим, сроки стационарного и общего лечения, отказаться от внешней иммобилизации, обеспечить более раннюю социальную реабилитацию пострадавших.
СПИСОК ЛИТЕРАТУРЫ:
- Повреждения позвоночника и спинного мозга (механизмы, клиника, диагностика, лечение) / Н.Е. Полищук, Н.А. Корж, В.Я. Фищенко. - Киев: «Книга плюс», 2001. - 388 с.
- Пpaктическая нейрохирургия: Руководство для врачей / Под. Ред. Б.В. Гайдара. - СПб.: Гиппократ, 2002. - 648 с.
- Рамих Э.А. Эволюция хирургии повреждений позвоночника в комплексе восстановительного лечения // Хирургия позвоночника. - № 1, 2004. - С. 85-92.
- Рамих Э.А., Атаманенко М.Т. Хирургические методы в комплексе лечения переломов грудного и поясничного отделов позвоночника // Вестник травматологии и ортопедии им. Н.Н. Приорова. - № 3, 2003. - С. 15-23.
- Briem D, Lehmann W, Ruecker AH, Windolf J, Rueger JM, Linhart W. Factors influencing the quality of life after burst fractures of the thoracolumbar transition // Arch Orthop Trauma Surg. - Jul 9, 2004. - P. 234-6.
- Kaya R.A., Aydin Y. Modified transpedicular approach for the surgical treatment of severe thoracolumbar or lumbar burst fractures // Spine. - № 4 (2), 2004. -P. 208-217.
- Oertel. J, Niendorf. W.R, Darwish N, Schroeder H.W, Gaab M.R. Limitations of dorsal transpedicular stabilization in unstable fractures of the lower thoracic and lumbar spine: an ***ysis of 133 patients. // Acta Neurochir (Wien) 2004 Jul; 146 (8), 2004. - P. 771-7.
 Статья в формате PDF
154 KB...
Статья в формате PDF
154 KB...
28 05 2026 8:11:27
 Статья в формате PDF
284 KB...
Статья в формате PDF
284 KB...
27 05 2026 22:22:15
 Закономерности изменения различных физико-химических констант органических соединений (А) в гомологических рядах идентичны и могут быть описаны простейшим линейным рекуррентным соотношением А(n+1) = aA(n) + b, связывающим их значения с величинами соответствующих констант для предыдущих гомологов.
...
Закономерности изменения различных физико-химических констант органических соединений (А) в гомологических рядах идентичны и могут быть описаны простейшим линейным рекуррентным соотношением А(n+1) = aA(n) + b, связывающим их значения с величинами соответствующих констант для предыдущих гомологов.
...
26 05 2026 17:48:27
 Двенадцатиперстная кишка у морской свинки имеет полукольцевидную форму и четыре части (луковица, краниальная, нисходящая и каудальная), в отличие от человека и белой крысы, очень сильно вытянута и согнута с образованием двух V-образных петель.
...
Двенадцатиперстная кишка у морской свинки имеет полукольцевидную форму и четыре части (луковица, краниальная, нисходящая и каудальная), в отличие от человека и белой крысы, очень сильно вытянута и согнута с образованием двух V-образных петель.
...
25 05 2026 11:30:15
 Статья в формате PDF
267 KB...
Статья в формате PDF
267 KB...
23 05 2026 14:17:58
 Статья в формате PDF
131 KB...
Статья в формате PDF
131 KB...
22 05 2026 19:56:27
 Статья в формате PDF
139 KB...
Статья в формате PDF
139 KB...
21 05 2026 9:21:29
 Статья в формате PDF
109 KB...
Статья в формате PDF
109 KB...
20 05 2026 7:40:18
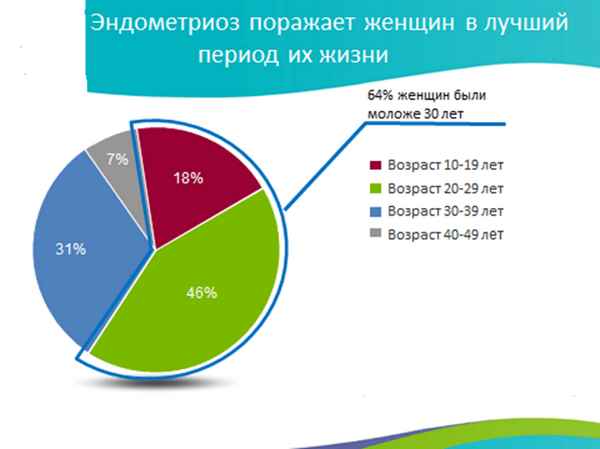 Впервые было изучено интерлейкина – 8 – 251 ТА среди женщин Азербайджана больными эндометриозом. 50 пpaктически здоровых и 70 женщин больных эндомертиозом находились под нашем наблюдением. Исследование показали что, генетический полиморизм интерлейкина – 8 А/Т 251 играет роль в потогенезе эндометриоза.
...
Впервые было изучено интерлейкина – 8 – 251 ТА среди женщин Азербайджана больными эндометриозом. 50 пpaктически здоровых и 70 женщин больных эндомертиозом находились под нашем наблюдением. Исследование показали что, генетический полиморизм интерлейкина – 8 А/Т 251 играет роль в потогенезе эндометриоза.
...
19 05 2026 17:17:35
 Проведен анализ историй болезней 218 больных, оперированных по поводу травмы селезенки с использованием лазерной техники. Установлено, что применение органосохраняющих операций на селезенке по времени можно разделить на несколько этапов, которые зависят от оснащенности, а так же наличия опыта у оперирующего хирурга. Применение общехирургических методов гемостаза позволяет сохранить селезенку при ее травме лишь у 5,1 % больных; СО2-лазеров – у 38 %, а СО2 и АИГ-лазеров – у 58 % больных.
...
Проведен анализ историй болезней 218 больных, оперированных по поводу травмы селезенки с использованием лазерной техники. Установлено, что применение органосохраняющих операций на селезенке по времени можно разделить на несколько этапов, которые зависят от оснащенности, а так же наличия опыта у оперирующего хирурга. Применение общехирургических методов гемостаза позволяет сохранить селезенку при ее травме лишь у 5,1 % больных; СО2-лазеров – у 38 %, а СО2 и АИГ-лазеров – у 58 % больных.
...
16 05 2026 17:21:14
 Статья в формате PDF
126 KB...
Статья в формате PDF
126 KB...
15 05 2026 3:59:41
 Статья в формате PDF
251 KB...
Статья в формате PDF
251 KB...
14 05 2026 20:40:24
 Статья в формате PDF
102 KB...
Статья в формате PDF
102 KB...
13 05 2026 4:19:20
 Статья в формате PDF
110 KB...
Статья в формате PDF
110 KB...
12 05 2026 18:25:12
Статья в формате PDF 117 KB...
11 05 2026 21:25:31
 Статья в формате PDF
141 KB...
Статья в формате PDF
141 KB...
10 05 2026 13:14:20
 Статья в формате PDF
151 KB...
Статья в формате PDF
151 KB...
09 05 2026 20:18:23
 Статья в формате PDF
106 KB...
Статья в формате PDF
106 KB...
08 05 2026 4:32:49
 Статья в формате PDF
112 KB...
Статья в формате PDF
112 KB...
07 05 2026 17:18:35
 Статья в формате PDF
124 KB...
Статья в формате PDF
124 KB...
06 05 2026 12:13:49
 Статья в формате PDF
134 KB...
Статья в формате PDF
134 KB...
05 05 2026 18:15:51
 Статья в формате PDF
107 KB...
Статья в формате PDF
107 KB...
04 05 2026 19:58:34
 Статья в формате PDF
107 KB...
Статья в формате PDF
107 KB...
03 05 2026 3:33:40
 Статья в формате PDF
125 KB...
Статья в формате PDF
125 KB...
01 05 2026 1:59:50
 Статья в формате PDF
213 KB...
Статья в формате PDF
213 KB...
29 04 2026 5:40:25
 Обучение взрослых дипломированных специалистов существенно отличается от обучения студентов. Если на додипломном уровне приемлема педагогическая модель обучения с доминантой обучающего, то на этапе же последипломного образования необходимо руководствоваться продуктивной андрагогической моделью обучения. Её главный постулат: обучающийся – ведущее звено в процессе образования. Исходя из этого, в течение ряд лет мы используем методику психологического типирования личности американского исследователя Д. Кейрси. И на основании выявления уровней подготовки, психофизиологических и личностных особенностей обучающихся пpaктикуем деловые игры, мастер-классы, создание взрослыми обучающимися порт-фолио непосредственно на рабочем месте. Результаты положительные.
...
Обучение взрослых дипломированных специалистов существенно отличается от обучения студентов. Если на додипломном уровне приемлема педагогическая модель обучения с доминантой обучающего, то на этапе же последипломного образования необходимо руководствоваться продуктивной андрагогической моделью обучения. Её главный постулат: обучающийся – ведущее звено в процессе образования. Исходя из этого, в течение ряд лет мы используем методику психологического типирования личности американского исследователя Д. Кейрси. И на основании выявления уровней подготовки, психофизиологических и личностных особенностей обучающихся пpaктикуем деловые игры, мастер-классы, создание взрослыми обучающимися порт-фолио непосредственно на рабочем месте. Результаты положительные.
...
27 04 2026 9:29:24
26 04 2026 14:45:28
 Статья в формате PDF
236 KB...
Статья в формате PDF
236 KB...
25 04 2026 19:42:54
 Статья в формате PDF
114 KB...
Статья в формате PDF
114 KB...
24 04 2026 0:43:38
 Статья в формате PDF
115 KB...
Статья в формате PDF
115 KB...
23 04 2026 2:46:40
 Статья в формате PDF
294 KB...
Статья в формате PDF
294 KB...
22 04 2026 21:57:20
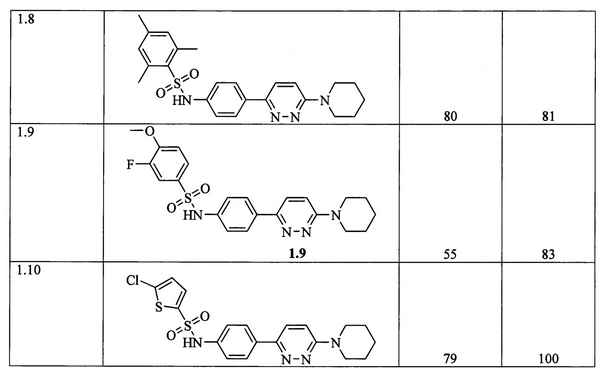 Нами впервые синтезированные арилиденпроизводные пиридазин-3-онов и 3Н-пиррол-2-онов исследованы на ростостимулирующую активность. Установлено, что 6-R-4-арилиден-пиридазин-3-оны, имеющие два атома азота в кольце, и N-арил-4-бром-3-арилиден-3Н-пиррол-2-оны обладают умеренной ростостимулирующей активностью. Можно утверждать, что выявленны синтетические ростостимулирующие соединения, которые проявляют свойства близкородственных натуральным гормонам веществ.
...
Нами впервые синтезированные арилиденпроизводные пиридазин-3-онов и 3Н-пиррол-2-онов исследованы на ростостимулирующую активность. Установлено, что 6-R-4-арилиден-пиридазин-3-оны, имеющие два атома азота в кольце, и N-арил-4-бром-3-арилиден-3Н-пиррол-2-оны обладают умеренной ростостимулирующей активностью. Можно утверждать, что выявленны синтетические ростостимулирующие соединения, которые проявляют свойства близкородственных натуральным гормонам веществ.
...
21 04 2026 19:50:15
 Статья в формате PDF
251 KB...
Статья в формате PDF
251 KB...
20 04 2026 19:35:22
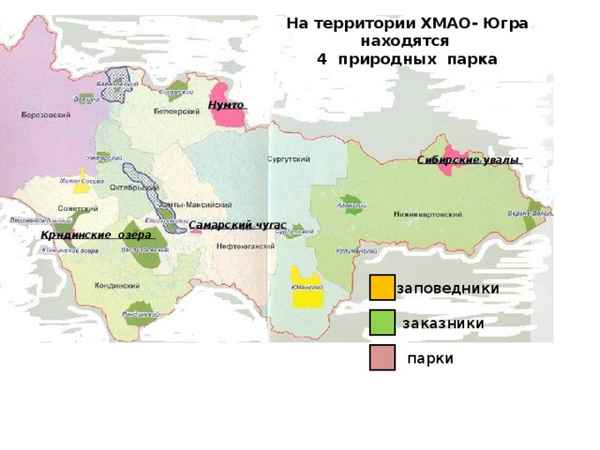 В статье дана комплексная хаpaктеристика природных условий территории природного парка «Нумто»: приводятся сведения по геоморфологии, климату, гидрографии, растительному покрову, фауне уникального участка водно-болотных угодий на стыке подзон северной и средней тайги Западной Сибири.
...
В статье дана комплексная хаpaктеристика природных условий территории природного парка «Нумто»: приводятся сведения по геоморфологии, климату, гидрографии, растительному покрову, фауне уникального участка водно-болотных угодий на стыке подзон северной и средней тайги Западной Сибири.
...
19 04 2026 16:31:24
Еще:
Поддержать себя -1 :: Поддержать себя -2 :: Поддержать себя -3 :: Поддержать себя -4 :: Поддержать себя -5 :: Поддержать себя -6 :: Поддержать себя -7 :: Поддержать себя -8 :: Поддержать себя -9 :: Поддержать себя -10 :: Поддержать себя -11 :: Поддержать себя -12 :: Поддержать себя -13 :: Поддержать себя -14 :: Поддержать себя -15 :: Поддержать себя -16 :: Поддержать себя -17 :: Поддержать себя -18 :: Поддержать себя -19 :: Поддержать себя -20 :: Поддержать себя -21 :: Поддержать себя -22 :: Поддержать себя -23 :: Поддержать себя -24 :: Поддержать себя -25 :: Поддержать себя -26 :: Поддержать себя -27 :: Поддержать себя -28 :: Поддержать себя -29 :: Поддержать себя -30 :: Поддержать себя -31 :: Поддержать себя -32 :: Поддержать себя -33 :: Поддержать себя -34 :: Поддержать себя -35 :: Поддержать себя -36 :: Поддержать себя -37 :: Поддержать себя -38 ::